всеобщност
Субклиничният хипотиреоидизъм е заболяване на щитовидната жлеза, характеризиращо се с повишаване на нивата на тироидния стимулиращ хормон (TSH), свързани с стойностите на тироидния хормон (тироксин и трийодотиронин) .

При това състояние типичните симптоми на открит хипотиреоидизъм са оскъдни или липсват: повишаването на нивата на TSH е в състояние да поддържа стойностите на тироидните хормони в нормалните граници.
Най-честата причина за субклиничен хипотиреоидизъм е тиреоидит на Хашимото .
Щитовидната жлеза: ключови моменти
Преди да се определят характеристиките на субклиничния хипотиреоидизъм, е необходимо накратко да се припомнят някои понятия за щитовидната жлеза:
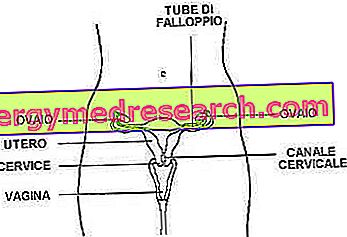
- Щитовидната жлеза е малка ендокринна жлеза, разположена в предната част на шията, отпред и странично на ларинкса и трахеята. Основните хормони, които произвежда - тироксин (Т4) и трийодтиронин (Т3) - контролират метаболитните дейности и са отговорни за правилното функциониране на повечето клетки на тялото.
- По-подробно, хормоните на щитовидната жлеза показват колко бързо трябва да работи тялото и как трябва да използва храната и химическите вещества, да произвежда енергия и да изпълнява правилно функциите си. Не само това: щитовидната жлеза се намесва в процесите на растеж и развитие на много тъкани и стимулира клетъчните дейности, като оптимизира, по-специално, функциите на сърдечно-съдовата система и нервната система.
- Производството на тироиден хормон се активира и деактивира чрез система за обратна връзка (обратна връзка). Сред различните фактори, включени в този механизъм, тироидният стимулиращ хормон (TSH) е отговорен за поддържане на концентрацията на стабилни тироидни хормони в кръвния поток.
Какво е субклиничен хипотиреоидизъм
Субклиничният хипотиреоидизъм е нарушена функция на щитовидната жлеза, при която:
- Серумните концентрации на тиреостимулаторния хормон нарастват над нормалния праг (висок TSH);
- Нивата на тироксин (Т4) и трийодтиронин (Т3) остават в референтния диапазон.
Причини
Субклиничният хипотиреоидизъм може да зависи от множество причини.
В повечето случаи това състояние възниква в резултат на тиропатия, причинена от автоимунен процес, който е насочен към щитовидната жлеза.
Примери за това са:
- Тиреоидит на Хашимото (основна причина за субклиничен хипотиреоидизъм);
- Болест на Базадоу-Грейвс .
Други причини за субклиничен хипотиреоидизъм могат да бъдат:
- Pregressa остро възпаление ;
- Дефицит на йод (диета: лош йод или богата храна, наречена "гоцигени", която пречи на асимилацията, ендемична: дълъг престой в геодезическите зони iodocarenti, особено планински и далеч от морето);
- Ятроген, по-специално:
- Предварителна аблативна терапия с радиоактивен йод;
- Хирургично отстраняване на щитовидната жлеза (тиреоидектомия);
- Лекарства (амиодарон, литий, радиоактивни контрастни средства, съдържащи йод и др.);
- Недостатъчна заместителна терапия;
- Външна радиотерапия на главата и шията (прилага се, например, при карцином на ларинкса, лимфом на Ходжкин, левкемия, интракраниална неоплазия и др.).
Субклиничният хипотиреоидизъм може да се появи и в идиопатична форма (т.е. поради неидентифицирани причини).
Кой е по-застрашен
Субклиничният хипотиреоидизъм е относително чест (разпространението се оценява на между 4 и 10% в общата популация).
Състоянието засяга главно с напредването на възрастта и при женския пол ("критични" периоди за функцията на щитовидната жлеза са бременността и менопаузата).
Субклиничният хипотиреоидизъм е особено разпространен при тези с тиреоидит на Хашимото.
Най-предразположени към развитие на субклиничен хипотиреоидизъм са:
- Пациенти на синдрома на Даун;
- Жените в периода след раждането (в рамките на 6 месеца);
- Жени в менопауза;
- Пациенти в напреднала възраст;
- Пациенти с захарен диабет тип 1;
- Пациенти със сърдечна недостатъчност;
- Пациенти, запознати с тиропатията;
- Пациенти с други автоимунни заболявания.
Симптоми и усложнения
По своята дефиниция, субклиничният хипотиреоидизъм е асимптоматичен : повишаването на нивата на TSH е в състояние да поддържа стойностите на тироидните хормони в нормалните граници. Въпреки това, някои пациенти съобщават за неспецифична симптоматика, която може да е свързана с хипофункционалност на щитовидната жлеза .
Трябва да се помни, че субклиничният хипотиреоидизъм е състояние, при което промяната на функцията на щитовидната жлеза е лека до умерена . Ако се пренебрегне обаче, дисфункцията може да прогресира до хипотиреоидизъм (циркулиращите нива на TSH са високи и стойностите на тироидните хормони са по-ниски от нормалните граници, така че те са недостатъчни за поддържане на състоянието на еутиреоидизъм).
Субклиничен хипотиреоидизъм: основни симптоми
Проявите на субклиничен хипотиреоидизъм могат да бъдат замъглени или леки.
Симптоматиката обикновено се проявява след дълъг субклиничен курс и може да включва:
- Мускулна слабост;
- астения;
- Дневна сънливост;
- Студена непоносимост;
- Трудност в концентрирането;
- Дрезгав глас;
- Суха и груба кожа;
- Оток на клепачите;
- Загуба на паметта;
- Запек.
В повечето случаи субклиничният хипотиреоидизъм остава стабилен в продължение на няколко години и понякога може да регресира.
Рискът от развитие на субклиничен хипотиреоидизъм към установената форма е по-голям при пациенти в напреднала възраст и при пациенти с повишени тироидни антитела (показател за наличие на автоимунни заболявания).
Проблеми, свързани с субклиничен хипотиреоидизъм
През последните години няколко научни изследвания са свързани с субклиничен хипотиреоидизъм с различни клинични състояния.
В допълнение към възможното прогресиране на дисфункцията към открит хипотиреоидизъм, може да настъпи следното:
- Повишено ниво на липопротеини с ниска плътност;
- Повишен кардиоваскуларен риск;
- Когнитивен спад (при по-възрастни пациенти);
- Тревожност и депресия.
В допълнение, пациентите с субклиничен хипотиреоидизъм са по-склонни да развият:
- Хиперхолестеролемия (повишаване на общото ниво на холестерола);
- Атеросклерозата;
- дислипидемия;
- заболяване на коронарната артерия;
- Периферно артериално заболяване.
диагноза
Субклиничният хипотиреоидизъм често се открива случайно, следвайки контрола на нивото на тиреоидни хормони и TSH или в хода на прегледите, насочени към установяване на причините за неспецифичната симптоматика (като например сънливост, умора или промени в менструалния цикъл).,
Диагнозата на субклиничен хипотиреоидизъм може да бъде формулирана въз основа на:
- Точна анамнеза на пациента;
- Наличие на симптоми и признаци на лека хипофункция на щитовидната жлеза;
- Дозировка на серумните концентрации на TSH, свободен Т4 (FT4) и свободен Т3 (FT3) след проста кръвна проба.
Субклиничният хипотиреоидизъм се характеризира с повишени нива на TSH (тироиден стимулиращ хормон), свързани с нормалните нива на свободни тироидни хормони (FT3 и FT4) два пъти най-малко 2-3 месеца един от друг.
Откриването на анти-тироглобулинови антитела (Ab anti-TG) и анти-тиропероксидазни антитела (Ab anti-TPO) в кръвта установява автоимунната етиология на субклиничния хипотиреоидизъм и възможността за започване на заместителна терапия с L-тироксин. (L-Т4).
Ултразвукът на щитовидната жлеза, сцинтиграфията и аспирацията на иглата са полезен завършек за оценка на клиничния случай, тъй като те предоставят информация за морфологията и функционалните възможности на щитовидната жлеза.

Какви тестове се използват за субклиничен хипотиреоидизъм?
Кръвните тестове, полезни за диагностициране на субклиничен хипотиреоидизъм, са:
- Дозировка на TSH, FT3 и FT4 (свободна форма на Т4);
- Тест за стимулиране с TRH (тиротропин-освобождаващ хормон);
- Дозировка на антитела срещу тиропероксидаза (Ab anti-TPO) и анти-тиреоглобулин (Ab anti-TG);
- Дозировка на общия холестерол, HDL, LDL и триглицеридите.
При субклиничен хипотиреоидизъм обикновено има нива на тироидни хормони, циркулиращи в нормални граници, свързани с висока серумна TSH стойност. Дозировката на антитиреоидни антитела показва наличието на антитела, отговорни за най-честата форма на хипотиреоидизъм, т.е. автоимунната.
Какво да направите, когато намерите TSH високо?
Първото нещо, което трябва да направите, е да повторите дозата TSH след 2 или 12 седмици, за да изключите преходна аномалия. Оценката на FT4 е полезна за определяне състоянието на субклиничен хипотиреоидизъм и позволява да се оцени степента на тежест.
Субклиничен хипотиреоидизъм срещу преходно увеличение на TSH
TSH е най-чувствителната лабораторна информация за диагностициране на субклиничен хипотиреоидизъм. Трябва да се има предвид обаче, че някои физиологични или патологични ситуации могат да увеличат преходната TSH секреция.
Причините за това явление включват нарушения на съня, аномалии на циркадния ритъм (напр. Нощен труд), излагане на токсични вещества (пестициди, промишлени химикали и др.), Някои форми на тиреоидит (подостра или след раждане), антитиреоидни лекарства или инхибиране на секрецията на TSH (глюкокортикоиди, допамин и др.), голяма операция, тежка травма, инфекции и недохранване.
лечение
Терапията на субклиничен хипотиреоидизъм включва прилагане на лекарства на базата на тиреоиден хормон (заместителна терапия с L-тироксин, L-T4, например левотироксин), първоначално при ниски дози. Целта на лечението е да се възстанови състоянието на еутиреоидизъм.
Преди да се придържа към всяка заместваща терапия с L-тироксин, лекарят трябва да наблюдава дисфункцията в рамките на кратък период от време (около 3-6 месеца) и да потвърди увеличаването на TSH (може да се дължи на преходна аномалия) ).
Ако L-тироксин не се приема (поради липса на придържане към терапевтичния протокол от пациента) или не е достатъчен, се създава състояние на хипотиреоидизъм. Поради тази причина, по време на приема на лекарството, пациентът с субклиничен хипотиреоидизъм трябва да бъде подложен на редовни проследявания, за да провери ефектите от лечението.
Субклиничен хипотиреоидизъм: схема за мониторинг
- След първия отговор на висок TSH и нормални тироидни хормони, се провежда изследването на TSH, FT4 и анти-тиропероксидазните антитела (Ab anti-TPO) в кръвта след 2-3 месеца.
- Ако TSH е в стандарта, не извършвайте допълнителни тестове;
- Ако TSH е висок (т.е. субклиничният хипотиреоидизъм е устойчив):
- Извършване на ултразвуково изследване на щитовидната жлеза;
- Оценка на функцията на щитовидната жлеза на всеки 6 месеца (TSH и FT4); след 2 години този контрол може да стане годишен.
Като цяло, функцията на щитовидната жлеза трябва да бъде оценена при бременни жени, тези, които развиват симптоми на хипотиреоидизъм или по време на други кръвни изследвания.
Лечение на субклиничен хипотиреоидизъм: да или не?
Дори и днес лечението на субклиничен хипотиреоидизъм е предмет на противоречия в различните насоки.
Като цяло, тироидната хормонална заместителна терапия започва, когато стойностите на TSH са по-големи от 10 μU / ml . По отношение на концентрации по-малки от 10 μU / ml, по-голямото стимулиране на TSH върху щитовидната жлеза има тенденция да се експлоатира, така че това все още осигурява нормално производство на тироидни хормони. Терапията може да бъде инициирана за стойности на TSH между 4 и 10 μU / ml при хроничен автоимунен тиреоидит или нодуларна болест на щитовидната жлеза.
Единственото условие, при което лечението на субклиничен хипотиреоидизъм винаги е посочено при възрастни, е бременност, за да се избегнат ефектите от дисфункцията при бременността и развитието на плода. Започването на терапията може да бъде обсъдено от лекаря при наличие на клинични симптоми или в случай на съвместна хиперлипидемия и сърдечна недостатъчност.
предотвратяване
За съжаление, няма превенция за субклиничен хипотиреоидизъм.
Най-добрата стратегия за избягване на последиците, свързани със загубата на функция на щитовидната жлеза, е да се диагностицира състоянието възможно най-скоро.
Измерването на серумните нива на TSH и на свободните нива на Т4 на редовни интервали (приблизително на всеки 6 до 12 месеца) може да се използва за оценка на развитието на клиничната картина (ако не се лекува) или за коригиране на дозата на L-тироксин за възстановяване на състоянието. на еутиреоидизъм.
Проследяването също така позволява да се наблюдава еволюцията на субклиничния хипотиреоидизъм в завършения вид.